特定健診・特定保健指導

特定健診のご案内
生活習慣病といわれる糖尿病や高血圧症、脂質異常症は、最初は症状がなくても心筋梗塞、脳卒中などの重大な病気につながり、生活の質の低下や医療費の増大を招きます。
特定健診は、メタボリックシンドローム(内臓脂肪症候群)に着目してこれらの病気のリスクの有無を検査し、リスクがある方の生活習慣をより望ましいものに変えていくための保健指導を受けていただくことを目的とした健康診査です。

特定健康診査の対象になる方
40歳~74歳の方が受けられます。
- 国民健康保険と社会保険(ご家族)の加入者であることが必要です。
- 受診する年度に75歳を迎える方は、誕生日から後期高齢者医療制度の加入者となりますので誕生日の前日までに受診を終えて頂く必要があります。
- 受診する年度に40歳を迎える方は、40歳の誕生日を迎えていなくても4月1日から受診できます。
受診時に必要な物
受診券・保険証
自己負担金
自己負担額は、市町村や保険者によって異なるので、受診券をご確認ください。
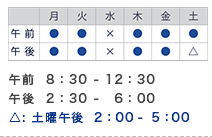
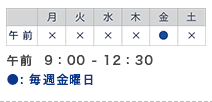
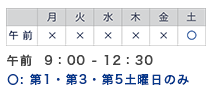
受診の際には事前に予約が必要です。 0776(57)5000 までお電話ください。
メタボリックシンドローム
※メタボリックシンドロームは、肥満の状態にある人が高脂血症、高血糖、高血圧など複数の症状をあわせ持っている状態です。メタボの状態が長く続くと、脳梗塞や心筋梗塞などを引き起こすリスクが高くなると言われています。
メタボリックシンドロームの診断基準
- 腹部肥満…ウエスト周囲径:男性85cm以上 / 女性90cm以上
- 高脂血症…中性脂肪:150mg/dl以上、かつ/または、HDLコレステロール:40mg/dl未満
- 高血圧…収縮期血圧:130mmHg以上、かつ/または、拡張期血圧:85mmHg以上
- 高血糖…空腹時血糖値:110mg/dl以上
 の腹部肥満に加え、
の腹部肥満に加え、 ~
~ の2つ以上にあてはまるものを、メタボリックシンドロームとします。
の2つ以上にあてはまるものを、メタボリックシンドロームとします。
特定健診
特定健診における診断基準
内臓脂肪型肥満
- 腹囲
男性:85cm以上 女性:90cm以上
または
BMI 25以上
<リスク>
高血糖
- 空腹時血糖 100mg/dl以上
または
HbA1c 5.6%以上 高血圧
- 収縮期血圧 130mmHg以上
または
拡張期血圧 85mmHg以上 脂質異常症
(高脂血症)- 中性脂肪 150mg/dl以上
または
HDLコレステロール 40mg/dl未満
メタボリックシンドローム
健診結果に基づいて、メタボリックシンドロームの該当者及び、予備軍を見つけ
喫煙歴などを考慮し、2つのグループに階層化して保健指導を行う。
特定保健指導
動機付け支援
- 腹囲の基準以上でリスクが1つ
- BMIの基準以上でリスクが1~2つ
積極的支援
- 腹囲の基準以上でリスクが2つ以上
- BMIの基準以上でリスクが3つ以上
特定保健指導のご案内
健診結果により決定した2つの保健指導レベルに合わせ、一人ひとりにあった健康づくりの方法を考え、支援していくことが特定保健指導です。「健康いきいきBコース(動機付け支援)」「健康いきいきAコース(積極的支援)」の必要な方は保健指導に積極的に参加して、メタボリックシンドロームを予防・解消しましょう。
健康いきいきBコース(動機付け支援)
メタボリックシンドロームのリスクが出始めた方を対象とした保健指導です。管理栄養士による保健指導が1回行われます。保健指導により、自分の生活習慣の改善点に気づき、無理のない行動目標を立てることができ3ヶ月後に評価をさせて頂きます。
住民健診センターと連絡をさせていただき、予約日を決定します。
初回時の腹囲・体重・血圧・血液検査を測定します。生活習慣と健診結果の関係をご説明し、生活習慣の振り返りを一緒に行います。
食事・運動など生活習慣の改善を目指し、生活スタイルに応じて実践可能な行動目標、3ヶ月後の最終目標を設定します。
採血のみを行います。
面接により最終評価を行います。
3ヶ月間の生活を振り返り、目標の達成度や心身の変化などを振り返ってみましょう。
健康いきいきAコース(積極的支援)
メタボリックシンドロームのリスクが重複している方を対象とした保健指導です。管理栄養士による保健指導が3ヶ月間、積極的に行われます。生活習慣を改善するために、無理のない行動目標を立て、継続して実行していくためのサポートをします。
住民健診センターと連絡をさせていただき、予約日を決定します。
初回時の腹囲・体重・血圧・血液検査を測定し、3ヶ月後の目標値を設定します。
その上で、目標達成までに減らさなければならないエネルギー量と1日あたりの消費量を決めます。
個別面談・電話支援のどちらかで、食事・運動の実施評価を行います。
腹囲・体重・血圧を測定し、食事・運動の評価を行います。
採血のみを行います。
腹囲・体重・血圧を測定し、血液検査結果をみて最終評価を行います。
※住民健診センターに依頼していた【支援】と【中間面接】を、令和2年度から当院で実施することになりました。
健診の注意事項
食事について
健診の前日はお酒や暴飲暴食は避けてください。
正確な空腹時血糖を検査するためには、健診受付時間の10時間前から飲食しないでください。ただし、健診1時間前まではコップ一杯のお水は飲んでいただいても構いません。
休息について
健診の前日から当日にかけて十分な睡眠をとるように心がけてください。
薬について
朝、内服する薬があるようでしたら服用してください。ただし、糖尿病の薬は服用しないでください。
女性の方へ
生理中の方は、尿の検査を受けることができません。事前にご連絡ください。